Con la osteocondrosis de la columna vertebral, muchos no están familiarizados de los engranajes populares de la pantalla del televisor, sino de su propia experiencia triste. Las estadísticas son duras: hasta el 80% de la población sufre de esta dolencia, que también es significativamente más joven. Si las quejas anteriores sobre problemas en la columna vertebral estuvieran principalmente entre la generación anterior, ahora la osteocondrosis de los niños ya no sorprende a nadie. Y la culpa de un estilo de vida sedentario y los "beneficios de la civilización".

La osteocondrosis de la columna cervical es polietiológica una enfermedad progresiva que se manifiesta por la degeneración de los discos intervertebrales y la distrofia del aparato ligamento de la columna vertebral. Todos conocen los síntomas de primera mano, pero este conocimiento es fragmentario; Intentaremos estructurarlos, así como hablar sobre los principios del diagnóstico y el tratamiento de la osteocondrosis de la columna cervical.
Las causas de la osteocondrosis
La ciencia médica no puede responder inequívocamente, por lo que ocurre la osteocondrosis. Se sabe de manera confiable que el estilo de vida sedentario es que una persona moderna es propensa a afectar negativamente la progresión de esta enfermedad. Es interesante que tanto la hipodinamia como las cargas colosales de atletas conduzcan al proxy de los discos. Un factor hereditario juega un papel principal. Se distinguen las siguientes razones:
- historia hereditaria cargada;
- obesidad;
- hipodinamia;
- trastornos metabólicos en el cuerpo;
- daño traumático a la columna espinal;
- sobrecargas estáticas largas y trabajo asociado con el levantamiento de pesos (trabajo en la computadora, levantamiento de pesas, mineros, motores, etc.);
- escoliosis;
- situación ambiental disfuncional;
- pies planos y embarazo;
- hipotermia y estrés, que a menudo causan exacerbaciones de la enfermedad.
Hay varios síndromes neurológicos:
- periartritis del hombro;
- raíz;
- cardíaco;
- Síndrome de la arteria Vail.
Shoule -Houlder Periartritis. Se caracteriza por el dolor en el cuello, el hombro, la articulación del hombro. Se forma la contractura neurogénica líder de la articulación del hombro, que es de naturaleza protectora, ya que protege el nervio axilar del estiramiento (pose antálgica). Con esta posición, los músculos que rodean la articulación están en tensión. La gravedad del síndrome del dolor depende del grado de exacerbación de la osteocondrosis: en una ligera limitación de la amplitud de los movimientos en la articulación al "hombro congelado" llamado SO, cuando cualquier movimiento causa dolor severo. El dolor se intensifica cuando el hombro se desvía y pronuncia, ya que son estos movimientos los que mejoran la tensión del nervio axilar.
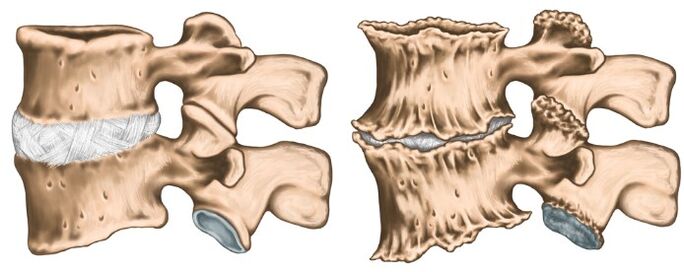
Síndrome de Royshift (radiculita cervical). La mayoría de las veces ocurre con osteocondrosis cervical. Al mismo tiempo, la columna vertebral del nervio espinal se exprime debido al "hundimiento" de los discos intervertebrales, así como debido al crecimiento de osteofites o la protuberancia de los discos en la dirección lateral. El síndrome del dolor es específico: ardor intenso, desgarro, dolor apremiante, lo que también se intensifica cuando el paciente mueve la cabeza. La pose antálgica también se observa en los músculos del cuello, son muy tensos y dolorosos, el volumen de movimientos es limitado. Hay dolor en la parte posterior de la cabeza, el cuello, el pecho delantero, el hombro, entre los omóplatos. La interrupción de la sensibilidad por el tipo de "medio jacket con mangas cortas" es característica.
Síndrome de Cardial. El nombre del síndrome es responsable de sí mismo: la imagen clínica es muy similar a la angina pectoris. En este caso, no hay daño orgánico en el corazón, a la altura del síndrome del dolor, no se detectan violaciones del flujo sanguíneo coronario por ECG, y tales pacientes son bien tolerados. Una característica típica con angina pectoris: el dolor tiene lugar después de tomar nitratos, y en el caso de la osteocondrosis no cambia y se molesta durante mucho tiempo. A diferencia de Angina Pectoris, la localización del dolor está principalmente en el corazón de la izquierda. Con irritación de las raíces de los segmentos C8 - T1, son posibles las perturbaciones de ritmo en forma de taquicardia y extrasstole. Esto no se debe al daño al sistema de conducción del corazón, sino a una violación de la inervación simpática del músculo cardíaco (daño extracardíaco). En el diagnóstico diferencial de la angina pectoris y el síndrome cardíaco, el liderazgo es el hecho de que, además de las quejas cardiales, el paciente señala el aumento en el dolor en la articulación del hombro y el cuello asociados con el levantamiento o los movimientos duros.
Síndrome de la arteria Vail. La arteria vertebral tiene lugar en un canal formado por agujeros en los procesos transversales de las vértebras. Esta arteria está emparejada, es responsable del suministro de sangre al cerebro. En consecuencia, cualquier estrechamiento de este canal afecta muy negativamente la nutrición del tejido cerebral. El síndrome de la arteria vertebral se desarrolla directamente tanto con la compresión de la arteria en sí como con la irritación del plexo nervioso simpático, que se encuentra a su alrededor. El dolor en esta patología es ardiendo o pulsando en la región occipital con propagación al whisky, arcos tutoriales, cuervos. Surge tanto en uno como en ambos lados. Los pacientes generalmente asocian la agravación con la afección después del sueño en una pose no fisiológica, viajes en transporte, caminar. Con síntomas pronunciados, pérdida auditiva, mareos, ruido en los oídos, náuseas, vómitos, pérdida de conciencia y aumento de la presión arterial. Tales síntomas no son específicos y son muy similares a las quejas en el accidente cerebrovascular cerebral. Esta patología se caracteriza por el síndrome de la Capilla Sixtina: un desmayo que ocurre cuando vuelves a revocar la cabeza (isquemia cerebral severa). Los visitantes de la Capilla Sixtina lo describieron en el Vaticano cuando examinaron los frescos en sus arcos. También es posible caer sin pérdida de conciencia con giros agudos de la cabeza.
Como cualquier diagnóstico en medicina, el diagnóstico de osteocondrosis se establece sobre la base de quejas de los pacientes, anamnesis de la enfermedad, examen clínico y métodos de investigación auxiliar. Se realiza rayos x de la columna cervical en proyecciones directas y laterales, si es necesario en posiciones especiales (con boca abierta). Al mismo tiempo, los expertos están interesados en la altura de los discos intervertebrales, la presencia de osteofites. De los métodos de investigación modernos, se utilizan la investigación de IAMR y CT, lo que permite verificar el diagnóstico con mayor precisión. Además de los métodos listados de investigación adicional, pueden ser necesarias consultas de especialistas relacionados (cardiólogo, oftalmólogo, neurocirujano), y el examen del neurólogo es simplemente vital. El neurólogo se dedica al tratamiento de la osteocondrosis, por lo que después de examinar al paciente, le prescribirá el examen mínimo necesario a su discreción.
Tratamiento de la osteocondrosis
La osteocondrosis es una enfermedad poleetiológica, ya que un curso de terapia no se cura. No puedes beber una "píldora mágica" y todo pasará, es necesario cambiar fundamentalmente tu estilo de vida, ya que el desencadenante es la hipodinamia. Los resultados más tangibles son más fáciles de lograr en la etapa inicial de la enfermedad, cuando las quejas son mínimas y no hay síndromes de compresión y la arteria espinal. En la etapa aguda de la enfermedad, cuando se prescriben los siguientes grupos de medicamentos que se pronuncian dolor: el síndrome del dolor se pronuncia:
- Bloqueo teraperébico terapéutico (para aliviar el dolor y la eliminación del espasmo muscular);
- AINE;
- Ungüentos que contienen AINE y acción refleja;
- relajantes musculares;
- B Vitaminas V.
A medida que el proceso inflamatorio disminuye y el alivio del síndrome del dolor, pasan al tratamiento con fisioterapia. Muy a menudo, se utilizan las siguientes técnicas:
- terapia con láser;
- electroforesis;
- acupuntura;
- Terapia de ejercicio;
- masaje terapéutico;
- Terapia manual.
Es importante comprender que la osteocondrosis continúa con períodos de exacerbación y remisión, por lo tanto, es muy importante afectar la causa y no tratar la investigación.

































